علت تغییرات قلب در دوران بارداری چیست؟
در دوران بارداری، تغییراتی در قلب و رگ های خونی ایجاد می شود. این تغییرات استرس بیشتری را بر بدن زن وارد می کند و قلب نیاز دارد تا سخت تر کار کند. تغییراتی که در دوران بارداری اتفاق می افتد، طبیعی است. این تغییرات کمک می کند تا کودک شما اکسیژن و مواد مغذی کافی را دریافت کند.
تغییرات قلب و عروق در بارداری
افزایش حجم خون
در طول سه ماهه اول میزان خون در بدن ۴۰ تا ۵۰ درصد افزایش می یابد و همچنان زیاد است.
افزایش برون ده قلبی
برون ده قلبی به میزان خون پمپ شده توسط قلب در هر دقیقه اشاره دارد. در دوران بارداری، به دلیل افزایش حجم خون، میزان خروجی ۳۰ تا ۴۰ درصد افزایش می یابد.
افزایش ضربان قلب
طبیعی است که ضربان قلب در طی بارداری ۱۰ تا ۱۵ ضربان در دقیقه افزایش یابد.
کاهش فشار خون
فشار خون ممکن است در طی بارداری ۱۰ میلی متر جیوه کاهش یابد. این افت می تواند به دلیل تغییرات هورمونی باشد. در بیشتر اوقات، این کاهش فشار خون علائمی ایجاد نمی کند و برای آن هیچ درمانی لازم نیست. ارائه دهنده مراقبت های بهداشتی فشار خون شما را در طول ملاقات های قبل از تولد بررسی می کند و به شما می گوید تغییرات فشار خون باعث نگرانی می شود یا خیر.
این تغییرات باعث خستگی، تنگی نفس و سرگیجه می شود. همه این علائم طبیعی است، اما در صورت نگرانی یا سوالی با ارائه دهنده خدمات بهداشتی خود صحبت کنید.
در صورت ابتلا به بیماری قلبی ، لازم است قبل از حاملگی و در دوران بارداری احتیاط کنید. برخی از شرایط قلبی می توانند خطر عوارض زن را افزایش دهند. علاوه بر این، برخی از خانم ها دارای شرایط قلبی یا عروقی هستند که تا زمان بارداری مشخص نمی شوند. سلامتی مادر بسیار مهم است زیرا اگر اتفاق بدی برای او رخ دهد، نوزاد بعید است که بتواند زنده بماند.
برنامه ریزی برای بارداری هنگامی که شما یک بیماری قلبی دارید!

اگر وضعیت قلبی مانند موارد ذکر شده در قسمت پایین را دارید، قبل از شروع برنامه ریزی برای بارداری، باید توسط یک متخصص قلب (متخصص قلب) و یک متخصص زنان و زایمان که متخصص بارداری پرخطر است، معاینه شوید.
بیماری قلبی در دوران بارداری می تواند نگران کننده باشد. این بیماری ها شامل موارد زیر است:
- فشار خون بالا یا کلسترول بالا
- هر نوع بیماری قلبی یا عروق خونی از جمله بیماری آئورت، آریتمی، سوفل قلب، کاردیومیوپاتی، نارسایی قلبی، سندرم مارفان یا تب روماتیسمی.
- حوادث قلبی قبل (حمله ایسکمیک زودرس یا سکته مغزی)
- وضعیت عملکردی ضعیف
- ریتم غیر طبیعی قلب (آریتمی / دیس ریتمی)
- باریک شدن دریچه میترال یا آئورت
- کسر تخلیه کمتر از ۴۰٪
پزشک متخصص قلب و عروق تاریخچه شما را بررسی می کند، یک معاینه فیزیکی انجام می دهد و آزمایش های تشخیصی را برای بررسی عملکرد قلب و شدت و میزان وضعیت شما در خواست می کند. پس از بررسی نتایج آزمایش، متخصص قلب با شما صحبت خواهد کرد که چقدر شما شانس بارداری بی خطر را دارید و بیماری های قلبی عروقی چه عوارضی در دوران بارداری، از جمله خطرات احتمالی کوتاه مدت و طولانی مدت برای شما و کودک را دارد. متخصص قلب و عروق می تواند در مورد هر نوع دارو یا سایر روش های درمانی که ممکن است قبل از بارداری به آن نیاز داشته باشید، با شما صحبت کند.
حتماً در مورد تمام داروهای خود (از جمله داروهای قلبی و هر نوع داروی بدون نسخه که به طور معمول مصرف می کنید) با پزشک خود مشورت کنید تا در صورت نیاز دوز داروهای شما تغییر کند. همچنین ممکن است لازم باشد داروهایی را تغییر دهید که در دوران بارداری بهتر است از آنها استفاده کنید.
نکته:
کسر تخلیه مقدار خون پمپ شده از بطن چپ در طی ضربان قلب است. کسر تخلیه شما نشان می دهد که قلب شما به خوبی پمپاژ می کند. کسر تخلیه طبیعی از ۵۰٪ تا ۷۰٪ متغیر است.
بیماری قلبی و بارداری
با آمادگی برای بارداری و پیگیری منظم با پزشک متخصص قلب و عروق در دوران بارداری، اکثر زنانی که بیماری قلبی دارند می توانند با خیال راحت باردار شوند و یک نوزاد سالم داشته باشند. با این حال، بیماری های قلبی می توانند در دوران بارداری تاثیراتی را داشته باشند. بسیاری از افراد دوست دارند که اطلاعات لازم را در این مورد بدست بیاورند.
تاثیرات شرایط قلبی در دوران بارداری شامل موارد زیر است:
نقص مادرزادی قلب و بارداری
نقص مادرزادی قلب شایع ترین مشکلات قلبی است که بر روی زنان در سن باروری تأثیر می گذارد. اینها شامل ضایعات شنت، ضایعات انسدادی، ضایعات پیچیده و بیماری قلبی سیانوتیک است.
مشکلات قلبی ناشی از نقص مادرزادی قلب:
ضایعات شنت
ضایعات شنت ساده ترین و رایج ترین نقایص مادرزادی قلب است. شنت ها شامل نقص سپتوم دهلیزی (ASD) هستند که سوراخی بین حفره های فوقانی قلب است. نقص سپتوم بطنی (VSD) نیز شامل سوراخی بین حفره های تحتانی قلب است. مجرای شریانی باز (PDA)، به این معنی است که جریان خون غیرطبیعی بین آئورت و شریان ریوی وجود دارد.
اگر سوراخ بزرگ باشد، مقدار خونی از سمت چپ قلب به سمت راست قلب باز می گردد. خون دوباره به ریه ها پمپ می شود و باعث فشار بر روی قلب می شود. این می تواند منجر به بزرگ شدن قلب، ضربان قلب غیرطبیعی و افزایش فشار در ریه ها (فشار خون بالا ریوی) شود. فشار خون ریوی می تواند باعث کاهش اکسیژن در خون شود. در چنین مواردی، بارداری به دلیل خطر بالای مرگ مادر توصیه نمی شود.
ضایعات انسدادی
ضایعات انسدادی میزان جریان خون به قلب و رگ های خونی اصلی بدن را کاهش می دهد. یکی از این ضایعات، کوارکتاسیون آئورت، باریک شدن آئورت است که بزرگترین شریان در بدن است. انسداد آئورت باعث می شود که یک زن باردار فشار خون بالا داشته باشد. این بیماری همچنین می تواند جفت (مجموعه رگ های خونی که خون را برای کودک تأمین می کند) را از گرفتن خون کافی منع کند. بسته به میزان باریک بودن، ممکن است شما قبل یا در دوران بارداری نیاز به یک روش درمانی داشته باشید.
ضایعات پیچیده
ضایعات پیچیده شامل انتقال شریان های بزرگ است. این بدان معنی است که آئورت و شریان های ریوی به بطن ها اشتباه (حفره های تحتانی قلب) وصل شده اند. جراحی برای ترمیم مشکل می تواند باعث ایجاد مشکل در حفره های قلب شود، به خصوص اگر بطن راست خون را به بدن منتقل کند (این معمولاً کار بطن چپ است). در این حالت، این مشکل می تواند باعث نارسایی قلبی و نشتی دریچه های قلب شود و این شرایط در دوران بارداری می تواند بدتر شود. اگر این بیماری را داشته باشید، در دوران بارداری نیاز به پیگیری کامل دارید.
سیانوتیک
بیماری قلبی سیانوتیک شامل تترالوژی فالوت است. این وضعیتی است که شامل VSD، تنگ شدن دریچه ریوی و پیکربندی غیر طبیعی آئورت است. درمان معمولاً از تکرار سیانوز جلوگیری می کند. با این وجود ، ترمیم می تواند باعث ایجاد نشتی دریچه ریوی شود و این مشکل می تواند منجر به نارسایی قلبی و اختلال در ریتم قلب شود. اگر مبتلا به نشتی دریچه ریوی هستید، ممکن است لازم باشد که قبل از باردار شدن، آن را اصلاح کنید.
به طور کلی، بیشتر زنانی که دارای نقایص مادرزادی قلبی هستند، به خصوص خانم هایی که جراحی های اصلاحی داشته اند، می توانند با خیال راحت باردار شوند. با این وجود، نتیجه حاملگی و خطر عوارض بستگی به نوع نقص قلبی و علائم شما دارد که چقدر شدید است. اگر نوع خاصی از جراحی قلب داشته باشید، بارداری شما نیز می تواند تحت تأثیر قرار گیرد.
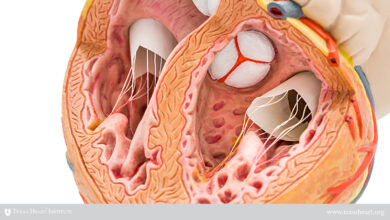
بیماری دریچه و بارداری
بدن انسان دارای چهار دریچه قلبی آئورت، ریوی، سه لختی و دو لختی (میترال) است. اگر هر کدام از این دریچه ها دچار مشکل شوند، قلب می تواند دچار بیماری شود.
بیماری های دریچه شامل موارد زیر است:
تنگی دریچه آئورت
تنگی دریچه آئورت به این معنی است که دریچه آئورت (دریچه بین بطن چپ و آئورت) تنگ یا سفت است. اگر باریک شدن شدید باشد، قلب باید بیشتر کار کند تا حجم خون افزایش یافته را از دریچه باریک خارج کند. این به نوبه خود می تواند باعث بزرگ شدن بطن چپ (محفظه پمپاژ اصلی قلب) شود. با گذشت زمان، علائم نارسایی قلبی می تواند رخ دهد یا بدتر شود و خطر عوارض طولانی مدت را برای مادر افزایش دهد.
یکی از دلایل عمده تنگی دریچه آئورت، بیماری دریچه شکمی آئورت است. این یک وضعیت مادرزادی قلب است که به جای سه فلپ معمولی درون دریچه، فقط دو فلپ وجود دارد. فلپ ها برای نگه داشتن جریان خون در جهت صحیح و جلوگیری از جریان برگشتی، باز و بسته می شوند. بدون فلپ سوم، دریچه می تواند تنگ یا سفت شود. زنان مبتلا به بیماری دریچه شکمی آئورت قبل از برنامه ریزی برای بارداری باید توسط متخصص قلب ارزیابی شوند. در بعضی موارد، عمل جراحی برای اصلاح دریچه قبل از بارداری توصیه می شود.
تنگی دریچه میترال
تنگی دریچه میترال به این معنی است که دریچه میترال (دریچه بین دهلیز سمت چپ و بطن چپ) باریک است. این حالت اغلب در اثر تب روماتیسمی ایجاد می شود. افزایش حجم خون و افزایش ضربان قلب که در دوران بارداری رخ می دهد می تواند علائم تنگی میترال را بدتر کند. دهلیز چپ می تواند بزرگتر شود و باعث یک ریتم سریع و نامنظم قلب شود که به آن فیبریلاسیون دهلیزی گفته می شود. علاوه بر این، این مشکل می تواند باعث علائم نارسایی قلبی (تنگی نفس، ضربان نامنظم قلب، خستگی و تورم) شود. این تغییرات می تواند خطر را برای مادر افزایش دهد.
اگر تنگی دریچه میترال دارید، ممکن است در حین بارداری نیاز به مصرف دارو داشته باشید. پزشک شما ممکن است یک روش مبتنی بر سوند را توصیه کند تا در حین بارداری، دریچه باریک را اصلاح کند. مهم است که قبل از بارداری تنگی میترال ارزیابی شود. در بعضی موارد، جراحی برای اصلاح دریچه قبل از بارداری توصیه می شود.
پرولاپس دریچه میترال
پرولاپس دریچه میترال یک بیماری شایع است که معمولاً علائمی ایجاد نمی کند و نیاز به درمان ندارد. بیشتر بیماران مبتلا به پرولاپس دریچه میترال بارداری را به خوبی تحمل می کنند. اگر پرولاپس باعث نشت شدید شود، ممکن است قبل از بارداری به درمان نیاز داشته باشید. بنابراین، اگر قصد بارداری دارید حتما با پزشک خود صحبت کنید.
دریچه های مصنوعی و بارداری
زنانی که دریچه های قلبی مصنوعی دارند ممکن است در دوران بارداری عوارضی را تجربه کنند. زنانی که دارای دریچه قلب مصنوعی هستند، باید داروهای ضد انعقادی مادام العمر مصرف کنند و برخی داروهای ضد انعقادی می توانند برای کودک مضر باشند. در دوران بارداری، خطر لخته شدن خون افزایش می یابد.
اگر دریچه پروتز دارید و داروی ضد انعقاد خون مصرف می کنید، بسیار مهم است که قبل از برنامه ریزی برای بارداری توسط یک متخصص قلب معاینه شوید. متخصص قلب و عروق در مورد خطرات احتمالی با شما صحبت خواهد کرد و روش های درمانی را ارائه می دهد.
نکته:
مهم است که از پزشک خود بپرسید که برای جلوگیری از اندوکاردیت، چه موارد احتیاطی را باید دنبال کنید.
بیماری آئورت و بارداری
زنانی که شرایطی دارند که آئورت را تحت تأثیر قرار دهند ، مانند آنوریسم آئورت، آئورت گشاد شده یا اختلالات بافت پیوندی مانند سندرم مارفان، در دوران بارداری در معرض خطر بیشتری قرار دارند. فشار در آئورت در دوران بارداری و هنگام زایمان افزایش می یابد. این فشار اضافی خطر برآمدگی یا پارگی آئورت را افزایش می دهد که می تواند تهدید کننده زندگی باشد.
بسیار مهم است که خانم های مبتلا به بیماری آئورت قبل از برنامه ریزی برای بارداری توسط متخصص قلب ارزیابی شوند. ارزیابی دقیق از وضعیت شما اطلاعاتی در مورد خطرات احتمالی بارداری به پزشک می دهد. توجه به این نکته نیز ضروری است که برخی شرایط مانند سندرم مارفان از نظر ژنتیکی بوده و قابل انتقال به کودکان است بنابراین توصیه می شود مشاوره ژنتیکی انجام شود.