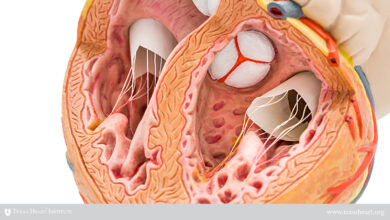
عوارض پیوند قلب و نحوه انجام جراحی
پیوند قلب یک عمل جراحی است تا قلب بیمار را از فرد خارج کرده و آن را با قلب یک فرد سالم (اهدا کننده) جایگزین کند. قبل از قرار گرفتن در لیست انتظار برای پیوند قلب، یک ارائه دهنده خدمات پزشکی تصمیم می گیرد که این بهترین انتخاب درمانی برای نارسایی قلبی شما است. یک تیم بهداشت و درمان همچنین اطمینان می دهد که در این صورت به اندازه کافی سالم هستید و می توانید روند پیوند را طی کنید.
چرا ممکن است به پیوند قلب احتیاج داشته باشم؟
اگر فردی به بیماری قلبی مبتلا باشد، در صورتی که قلب کارایی خود را از دست بدهد، ممکن است به پیوند قلب نیاز داشته باشید.
نارسایی قلبی در مرحله پایانی نوعی بیماری است که در آن عضله قلب در تلاش برای پمپاژ خون در بدن به شدت شکست می خورد. این بدان معناست که سایر درمان ها دیگر کاربرد ندارند. تشخیص نارسایی قلبی به معنای آن نیست که قلب دیگر نمی تواند کار کند، بلکه اصطلاح نارسایی به این معنی است که ماهیچه قلب قادر به پمپ کردن خون به طور عادی نیست زیرا آسیب دیده یا بسیار ضعیف است، یا هر دو.
برخی از دلایل نارسایی قلبی عبارتند از:
- حمله قلبی (انفارکتوس میوکارد یا MI)
- عفونت ویروسی عضله قلب
- فشار خون بالا
- بیماری دریچه قلب
- نقص قلب موجود در بدو تولد (مادرزادی)
- ضربان قلب نامنظم (آریتمی)
- فشار خون بالا در ریه ها (فشار خون ریوی)
- مشروبات الکلی یا سوء مصرف مواد مخدر
- بیماری های مزمن ریه، مانند آمفیزم یا بیماری انسداد مزمن ریوی (COPD)
- عضله قلب بزرگ، ضخیم و سفت شده است (کاردیومیوپاتی)
- تعداد گلبولهای قرمز کم در خون (کم خونی)
ارائه دهنده خدمات درمانی شما ممکن است دلایل دیگری برای توصیه پیوند قلب داشته باشد.
عوارض پیوند قلب چیست؟
مانند هر عمل جراحی ممکن است عوارضی نیز ایجاد شود. خطرات بالقوه پیوند قلب ممکن است شامل موارد زیر باشد:
- عفونت
- خونریزی در طول یا بعد از عمل
- لخته های خونی که می توانند باعث حمله قلبی، سکته مغزی یا مشکلات ریوی شوند.
- مشکلات تنفسی
- نارسایی کلیه
- واسکولوپاتی آلوگرافت قلبی (CAV): این یک مشکل در رگ های خونی است که خون را به عضله قلب منتقل می کند. آنها ضخیم و سخت می شوند. این می تواند آسیب جدی در عضله قلب ایجاد کند.
- نارسایی قلب اهدا کننده
- مرگ
سیستم ایمنی بدن شما ممکن است قلب جدید را رد کند. رد کردن واکنش طبیعی بدن شما به یک جسم یا بافت خارجی است. هنگامی که قلب جدیدی به دست می آورید، سیستم ایمنی بدن شما نسبت به آنچه که یک تهدید خارجی می داند واکنش نشان می دهد و به اندام جدید حمله می کند. برای اینکه اندام پیوند یافته در بدن جدید زنده بماند، نیاز به مصرف دارو دارید. این داروها سیستم ایمنی بدن را در پذیرش پیوند فریب داده و از حمله آن جلوگیری می کنند.
برای جلوگیری از معالجه یا رد درمان تا آخر عمر، شما نیاز به مصرف دارو دارید. این داروها نیز عوارض جانبی دارند، عوارض جانبی به داروهای خاصی که مصرف می کنید بستگی دارد.
این عوارض می توانند شامل موارد زیر باشند:
- عفونت فعلی یا مکرر که با درمان بهتر نمی شود.
- گردش خون ضعیف در بدن، از جمله مغز
- سرطان متاستاتیک: این زمانی است که سرطان از مکانی که شروع شده به یک یا چند مکان دیگر بدن گسترش یافته است.
- مشکلات جدی سلامتی که باعث می شود شما نتوانید جراحی را تحمل کنید.
- مشکلات جدی سلامتی به غیر از بیماری های قلبی که بعد از پیوند بهتر نمی شوند.
- عدم مطابقت با رژیم درمانی: این می تواند شامل عدم پیروی از دستورالعمل های ارائه دهنده مراقبت های بهداشتی، مصرف نکردن داروها مطابق تجویز یا قرارهای ملاقات لغو شده باشد.
- سوء مصرف مواد مخدر یا الکل
بسته به وضعیت سلامتی خاص شما ممکن است خطرات دیگری نیز وجود داشته باشد. قبل از جراحی حتما در مورد هرگونه نگرانی با ارائه دهنده خدمات درمانی صحبت کنید.
چگونه می توانم برای پیوند قلب آماده شوم؟
همه بیماران نامزد پیوند قلب نیستند. به دلیل طیف گسترده ای از اطلاعات مورد نیاز برای دانستن اینکه آیا فرد واجد شرایط پیوند است، یک تیم پزشکی این موضوع را بررسی می کند. این تیم شامل یک جراح پیوند، متخصص قلب و عروق پیوند (پزشک متخصص در معالجه قلب)، دستیاران پزشک، یک یا چند پرستار پیوند، یک مددکار اجتماعی و روانپزشک یا روانشناس هستند. سایر اعضای تیم ممکن است شامل یک متخصص تغذیه، یک رئیس، مدیر بیمارستان و یک متخصص بیهوشی (پزشک معالج که از داروها برای بیهوشی شما در حین عمل استفاده می کند) باشد.
روند ارزیابی پیوند شامل موارد زیر است:
ارزیابی روانشناختی و اجتماعی
برخی از مسائل روانشناختی و اجتماعی که در پیوند عضو دخیل هستند شامل استرس، مسائل مالی و حمایت از خانواده یا دیگر موارد مهم است. این عوامل می توانند تا حد زیادی بر نحوه انجام عمل بعد از پیوند تأثیر بگذارند.
آزمایش خون
آزمایش خون می تواند به شما در یافتن اهدا کننده مناسب که از نظر خونی باهم مطابقت دارید کمک کند. همچنین، این آزمایش به پزشکان کمک خواهد کرد تا بفهمند که بدن شما قلب اهدا کننده را رد می کند یا خیر.
تست های تشخیصی
برای ارزیابی ریه ها و همچنین سلامت کلی شما به آزمایشاتی نیاز دارید. این آزمایشات ممکن است شامل اشعه ایکس، روش های سونوگرافی، اسکن CT، تست عملکرد ریوی (PFT) و معاینات دندانپزشکی باشد. زنان ممکن است یک تست پاپ، ارزیابی زنان و ماموگرافی دریافت کنند.
سایر مقدمات
شما چندین واکسن دریافت خواهید کرد تا احتمال ابتلا به عفونت هایی که می توانند بر قلب پیوند شده تاثیر بگذارند را کاهش دهند.
تیم پیوند هنگام تصمیم گیری در مورد واجد شرایط بودن برای پیوند قلب، تمام اطلاعات مربوط به مصاحبه ها، تاریخچه سلامتی، یافته های مربوط به معاینه بدنی و نتایج تست تشخیصی شما را در نظر می گیرند.
پس از قبول شدن به عنوان کاندید پیوند، شما در فهرست سازمان های ارگانیک شبکه قرار می گیرید. هنگامی که یک عضو اهدا کننده در دسترس باشد، نامزدها بر اساس شدت وضعیت، اندازه بدن و گروه خونی انتخاب می شوند. اگر این انتخاب شما باشید، باید سریعاً به بیمارستان بروید تا بتوانید برای پیوند آماده شوید. (اکثر قلب ها باید پس از خارج شدن از اهدا کننده در طی ۴ ساعت پیوند داده شوند.)
این کارها باید قبل از پیوند انجام شود:
- ارائه دهنده خدمات بهداشتی شما روش کار را توضیح می دهد و از شما سؤال می پرسد.
- از شما خواسته می شود فرم رضایت نامه امضا کنید که به شما اجازه انجام عمل جراحی را می دهد. فرم را با دقت بخوانید و در صورت عدم قطعیت چیزی سؤال کنید.
- به محض اینکه گفته شد قلبی در دسترس شماست، نباید چیزی (سریع) بخورید و بنوشید.
- ممکن است برای کمک به آرامش شما از دارویی استفاده شود.
- بر اساس وضعیت بهداشتی شما، ارائه دهنده خدمات درمانی ممکن است درخواست خاص دیگری را داشته باشد.
در هنگام پیوند قلب چه اتفاقی می افتد؟
پیوند قلب به عمل جراحی قلب باز و ماندن در بیمارستان نیاز دارد. بسته به شرایط و عملکرد پزشک شما ممکن است رویه ها متفاوت باشد.
به طور کلی، پیوند قلب این روند را دنبال می کند:
- از شما خواسته می شود هرگونه جواهرات یا اشیاء دیگری را که ممکن است در این روش اختلال ایجاد کند، از خودتان جدا کنید.
- شما لباس بیمارستان را خواهید پوشید.
یک متخصص بهداشت و درمان برای تزریق دارو و دادن مایعات IV یک خط داخل وریدی (IV) در دست یا بازوی شما آماده می شود. برای نظارت بر وضعیت فشار خون و گرفتن نمونه خون، کاتترهای اضافی در رگ های خونی در گردن و مچ دست شما قرار می گیرد. مکان های دیگر برای کاتترهای اضافی شامل زیر لنگ و کشاله ران است.
- یک لوله نرم و انعطاف پذیر (کاتتر فولی) برای تخلیه ادرار در مثانه شما قرار می گیرد.
- لوله ای از طریق دهان یا بینی شما در معده شما قرار می گیرد تا مایعات معده تخلیه شود.
- اگر موهای زیادی روی سینه شما باشد، ممکن است تراشیده شود.
حین جراحی
عمل جراحی پیوند قلب هنگام خواب عمیق (تحت بیهوشی عمومی) انجام می شود. پس از بیهوشی، یک لوله تنفس از طریق دهان به درون ریه های شما قرار می گیرد. لوله به دستگاهی (دستگاه تهویه) متصل می شود که در حین عمل برای شما تنفس می کند.
- متخصص بیهوشی در حین عمل، ضربان قلب، فشار خون و میزان اکسیژن خون شما را تحت نظر خواهد داشت.
- پوست بالای سینه شما با یک راه حل ضد عفونی تمیز می شود.
- جراح یک برش از مرکز سینه شما تا دقیقا بالای ناف ایجاد می کند.
- جراح سینه (استرنوم) را به نصف برش می دهد. او دو نیمه قفسه سینه شما را از هم جدا می کند تا به قلب شما دسترسی پیدا کند.
بعد جراحی
جراح لوله هایی را در قفسه سینه شما قرار می دهد تا خون شما از طریق دستگاه قلب-ریه (بای پس قلبی ریوی) در حالی که قلب شما متوقف شده و جایگزین می شود، از طریق بدن شما پمپ شود.
- هنگامی که خون به طور کامل توسط دستگاه بای پس پمپاژ شد، پزشک قلب شما را جدا می کند.
- جراح، قلب اهدا کننده را به جای قلب شما می گذارد. هنگامی که قلب جدید شما برقرار شد، عروق خونی را با دقت به هم وصل می کند تا نشتی نداشته باشد.
- هنگامی که قلب جدید شما کاملاً به هم وصل شد، خون در گردش دستگاه می تواند به داخل قلب بازگردد و لولههای دستگاه نیز خارج شوند. جراح به قلب شما با دستگاهی شوک وارد می کند تا ضربان دوباره بزند.
- هنگامی که قلب جدید شما شروع به ضرب و شتم می کند، تیم مراقبت های بهداشتی قلب را تماشا می کنند تا ببینند که چگونه کار می کند و مطمئن شوند که هیچ نشتی وجود ندارد.
- ممکن است سیم هایی برای تنظیم ضربان در قلب قرار گیرند. جراح شما می تواند این سیم ها را برای مدت زمانی کوتاه به ضربان ساز خارج از بدن شما وصل کند تا در صورت لزوم در دوره بهبودی اولیه، قلب جدید شما را تندتر کند.
- جراح محل جراحی را بخیه می زند.
- لوله ها به درون سینه شما قرار می گیرند تا خون و مایعات دیگر از اطراف قلب تخلیه شوند.
- یک باند یا پانسمان استریل استفاده خواهد شد.