انواع دریچه قلب و بیماری دریچه قلب
قلب ما دارای 4 دریچه است که هر کدام مسئولیت مخصصوی را در قلب بر عهده دارند. هر کدام از این دریچه های قلب به دلایل مختلفی مثل ارث، انواع عفونت، بیماری های دیگر و … دچار مشکل شده و دیگر نمیتوانند به درستی کار کنند و در واقع عملکرد طبیعی ندارد. آزمایشی به نام اکوکاردیوگرافی میتواند نشان دهد که مشکل بیماری دریچه ای قلب چه قدر جدی است و آیا بدتر میشود. ما در این مقاله نخست به بررسی انواع دریچه قلب و در ادامه به بررسی بیماری های مرتبط با دریچه های قلب و نحوه تشخیص و درمان آن می پردازیم.
دریچه قلب چیست؟
در واقع دریچههای قلبی ماهیچههایی هستند که به حالت متصل به دیواره قلب قرار دارند. این دریچه با حالت انقباض و انبساطی که در زمان فشار خون ایجاد می گنند، قادرن که جهت جریان خون را کنترل کنند. در واقع یکی از وظایف مهم این دریچهها این است که مانع از برگشت خون به مرحله قلبی میشوند تا قلب در مدت زمان لازم خون را با فشار مناسب به سراسر بدن پمپ کند.
یکی از وظایف مهم دیگر دریچه، در جریان فعالیت الکتریکی قلب بوده. این دریچهها هستند که با بسته شدن در زمان مناسب مانع از ورود خون به قلب و پمپاژ خون با فشار در زمان سیستول قلب و همینطور با باز شدن به موقع باعث ورد خون به قلب برای انجام تبادلات گازی در زمان دیاستول یا حالت استراحت قلب میشود.
دریچه های قلب چه کاری انجام می دهد؟
در ابتدای هر ضربان قلب، خون از بدن و ریه ها پر می شود که دهلیز (دو اتاق بالایی قلب). دریچه های میترال و تریکوسپید در پایین این اتاق قرار دارند. همانطور که خون در ناحیه پشتی ایجاد می شود، این دریچه باز می شود تا خون به بطن ها (دو اتاق پایین تر قلب) جریان یابد.
پس از یک تاخیر کوتاه، همانطور که بطن ها شروع به پمپ می کنند، دریچه های میترال و تریکوسپید به شدت بسته می شوند. این مانع رفتن خون به قلب می شود.

دریچه های قلب کجا قرار دارند؟
قلب دارای چهار حفره است. دو حفره دهلیزی در بالا و دو حفره بطنی در پایین.
ساختار قلب به گونهای است که آن را به دو نیمه راست و چپ تقسیم کرده است. هر کدام از این قسمتها وظیفه خود را بر عهده دارند.
قسمت راست قلب شامل دهلیز و بطن راست است. سمت راست قلب مسئول جمع آوری خون با اکسیژن کم از قسمتهای مختلف بدن و ارسال آن به ششها برای تبادلات گازی است.
رگ بزرگی که خون فاقد اکسیژن را از قسمتهای مختلف بدن به سمت قلب حمل میکند، بزرگ سیاهرگ نام دارد. سیاهرگ به دهلیز راست وارد میشود.
در حد فاصل دهلیز با بطن دریچههای دو لختی و سه لختی وجود دارد. در زمان خروج خون از بطنها هم دریچههای دیگری وجود دارد.
قلب چند دریچه دارد؟
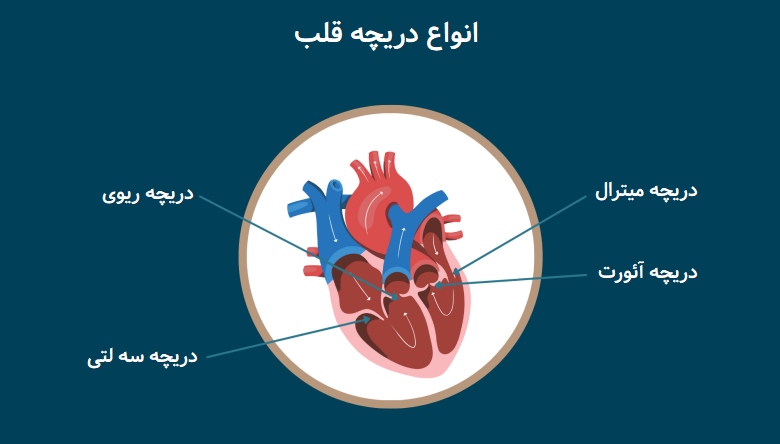
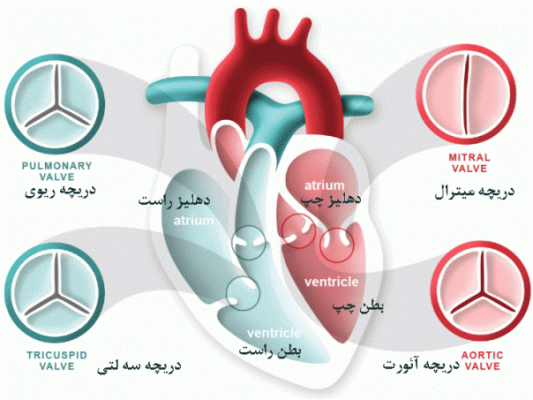
در آناتومی قلب و عروق، دریچه های قلب 4 نوع هستند که جریان خون را در قلب شما تنظیم می کنند:
1- دریچه سه لتی (تریکاسپید)
این دریچه جریان خون را بین دهلیز راست و بطن راست تنظیم می کند.
2- دریچه ریوی
این دریچه جریان خون را از بطن راست به داخل شریان های ریوی (عروقی که خون را برای دریافت اکسیژن به ریه های شما هدایت می کنند.) کنترل می کند.
3- دریچه میترال یا دو لتی
دریچه دولختی قلب خون غنی از اکسیژن را که از ریه های شما آمده از دهلیز چپ به بطن چپ منتقل می کند.
4- دریچه آئورت
خون غنی از اکسیژن را از بطن چپ به سرخرگ آئورت که بزرگترین شریان بدن شما است هدایت می کند. دریچه آئورت باز می شود تا خون از بطن چپ به رگ آئورت جریان یابد. آئورت خون غنی از اکسیژن را به بدن حمل می کند. همانطور که بطن استراحت می کند، دریچه های ریه و آئورت به شدت بسته می شوند. این مانع از جریان خون به بطن ها می شود.
بیماری های دریچه ای قلب
نقص های زایمان، تغییرات مرتبط با سن، عفونت ها، یا سایر شرایط می تواند یک یا چند دریچه را به طور کامل باز کند و یا اجازه ندهد خون به اتاق قلب باز گردد. این می تواند قلب شما را سخت تر کند و بر توانایی آن در پمپ کردن خون تاثیر بگذارد.
علت بیماری های مادرزادی دریچه قلب شناخته شده نیست. بیماری قلبی مادرزادی می تواند به تنهایی یا با انواع دیگر نقایص قلبی مادرزادی رخ دهد.
بیماری دریچه ای قلب در اثر چه عواملی ایجاد می شود؟
- آترواسکلروز در آئورت:
آترواسکلروز وضعیتی است که در آن یک ماده مومی به نام پلاک ایجاد می شود که درون شریان ها ایجاد می شود. آئورت شریان اصلی است که خون غنی از اکسیژن را به بدن منتقل می کند. آسیب و بافت اسکار باعث آسیب به دریچه آئورت می شود.
- تب روماتیسمی
گلو درد یا سایر عفونت با باکتری های استرپتوکوک که به تب روماتیسمی تبدیل می شوند، موحب آسیب به دریچه های قلب می شوند.
وقتی بدن تلاش می کند با عفونت استرپتوم مبارزه کند، یک یا چند دریچه قلب ممکن است آسیب ببیند. در تب رماتیسمی دریچه های آئورت و میترال بیشتر تحت تأثیر قرار می گیرند. علائم قلبی روماتیسم قلبی چند سال پس از بهبودی از آن ظاهر می شوند.
- عفونت های استرپتوکوکی
بیماری های قلبی ناشی از تب روماتیسمی عمدتا بر بزرگسالان سالمند مبتلا به عفونت های استرپتوکوک پیش از مصرف آنتی بیوتیک ها رخ می دهد.
- انواع عفونت ها
میکروب ها می توانند از طریق سوزن، سرنگ یا سایر وسایل پزشکی و از طریق شکاف در پوست یا لثه وارد جریان خون شوند.میکروب های معمولی که به جریان خون وارد و به قلب منتقل می شوند، ممکن است گاهی اوقات سطح داخلی قلب، از جمله دریچه های قلب را آلوده کنند. این عفونت های نادر اما جدی به نام اندوکاردیت عفونی نامیده می شود.
- اندوکاردیت عفونی
اندوکاردیت، التهابی در پوشش داخلی قلب است که معمولاً توسط باکتری ایجاد میشود. هنگامی که التهاب ناشی از عفونت باشد، این بیماری اندوکاردیت عفونی «Infectious Endocarditis» نامیده میشود. اندوکاردیت عفونی می تواند دریچه های قلب را دچار مشکل کند.
- پرتو درمانی
پرتودرمانی به ناحیه قفسه سینه نیز می تواند بیماری قلبی را ایجاد کند. بیماری های دریچه ای قلب به علت پرتودرمانی ممکن است تا چند سال پس از درمان علائم ایجاد نشود.
- افزایش سن
سن یک عامل خطر برای بیماری های دریچه ای است. همانطور که سنتان زیاد می شود دریچه قلب ضخیم تر و سخت تر می شوند.
- برخی از اختلالات خود ایمنی
بیماری هایی مانند لوپوس می تواند بر آئورت و دریچه های میترال تأثیر بگذارد. اگر در معرض عوامل خطر بیماری قلبی عروقیمثل چربی خون یا فشار خون بالا و دیابت هستید، خطر ابتلا به بیماری دریچه قلب در شما افزایش می یابد.
- داروهای رژیمی
استفاده از فنل فورامین و فنترمین گاهی اوقات با مشکلات دریچه قلب مرتبط بوده است. این مشکلات معمولاً پس از قطع دارو تثبیت یا بهبود مییابند.
- سندرم مارفان
اختلالات مادرزادی مانند سندرم مارفان و سایر اختلالات بافت همبند میتوانند بر دریچههای قلب تأثیر بگذارند.
- اختلالات متابولیک
بیماریهای نسبتاً غیرمعمول (مانند بیماری فابری) و سایر اختلالات متابولیک (مانند کلسترول خون بالا) میتوانند بر دریچههای قلب تأثیر بگذارند.
انواع بیماری دریچه قلب
بیمار های مربوط به دریچه های قلب دارای انواع مختلفی بوده و هرکدام روند درمان متفاوتی دارند. بیماری های دریچه قلب را می توان بر اساس نوع دریچه آسیب دیده، شدت آسیب، علت ایجاد و نوع نقص دریچه دسته بندی کرد.
بر اساس نوع دریچه آسیب دیده
- بیماری دریچه آئورت: این بیماری باعث نشت یا انسداد جریان خون از بطن چپ به آئورت می شود.
- بیماری دریچه میترال: این بیماری باعث نشت یا انسداد جریان خون از دهلیز چپ به بطن چپ می شود.
- بیماری دریچه ریوی: این بیماری باعث نشت یا انسداد جریان خون از دهلیز راست به بطن راست می شود.
- بیماری دریچه سه لتی: این بیماری باعث نشت یا انسداد جریان خون از دهلیز راست به بطن راست می شود.
بر اساس شدت آسیب
- بیماری دریچه خفیف: این بیماری ممکن است هیچ علامتی ایجاد نکند.
- بیماری دریچه متوسط: این بیماری می تواند باعث علائم خفیف مانند تنگی نفس یا خستگی شود.
- بیماری دریچه شدید: این بیماری می تواند باعث علائم شدید مانند تنگی نفس شدید، خستگی، درد قفسه سینه و سرگیجه شود.
بر اساس علت ایجاد
- بیماری دریچه مادرزادی: این بیماری در هنگام تولد وجود دارد.
- بیماری دریچه اکتسابی: این بیماری در طول زندگی ایجاد می شود.
نوع نقص دریچه
- گشاد شدن دریچه
- افتادگی دریچه
- تنگی دریچه
- انسداد کامل دریچه
نام های دیگر بیماری دریچه قلب
- انقباض آئورت
- تنگی آئورت
- اسکلروز آئورت
- بیماری دریچه آئورت
- دریچه آئورت Bicuspid
- نقص مادرزادی قلب
- بیماری دریچه مادرزادی
- سکته مغزی میترال
- تنگی میترال
- بیماری دریچه میترال
- پرولاپس دریچه میترال
- رگولاتوری ریه
- تنگی ریه
- بیماری دریچه ریوی
- تنفس Tricuspid
- تنگی Tricuspid
- بیماری Tricuspid دریچه
علائم بیماری دریچه قلب
نشانه اصلی بیماری های دریچه ای یک صدای ضربان قلب غیرمعمول است که به نام سوفل قلب شناخته می شود. پزشک میتواند یک صدای زوزه قلبی را با استفاده از گوشه پزشکی بشنود.
با این حال، بسیاری از افراد بدون داشتن بیماری دریچه قلب یا هرگونه مشکلات قلبی دیگر سوفل قلب دارند. برخی دیگر ممکن است به دلیل بیماری دریچه ای دچار سوفل قلب شوند اما علائم و نشانههای دیگری ندارند.
بیماری دریچه ای قلب اغلب با گذشت زمان بدتر میشود، بنابراین علائم و نشانه ها ممکن است سال ها پس از شنیدن صدای سوفل قلب ایجاد شود. بسیاری از افرادی که بهاین عارضه مبتلا هستند تا سن میانسالی یا بزرگ سالی هیچ علامتی ندارند.
سایر علائم و نشانه های شایع بیماری مربوط به نارسایی قلبی است که ممکن است بیماری دریچه قلب را ایجاد کند. این علائم و نشانه ها شامل موارد زیر است:
- خستگی غیرمعمول
- تنگی نفس، به خصوص وقتی ورزش میکنید و یا دراز کشیدهاید
- تورم در مچ پا، ساق پا، پاها، شکم و رگ های گردن
- درد قفسه سینه که ممکن است فقط در هنگام ورزش کردن رخ دهد.
- ضربان قلب سریع یا ضربان قلب نامنظم در زمان ورزش کردن
- برخی از انواع بیماری دریچه قلب مانند تنگی دریچه آئورت یا میترال میتوانند باعث سرگیجه یا غش هم شوند.
نحوه تشخیص بیماری های دریچه ای قلب
بیماری دریچه قلب معمولاً در طی یک معاینه پزشکی منظم تشخیص داده می شود. وقتی پزشک به صدای قلب شما گوش می دهد، ممکن است صدایی به نام سوفل ( صداهای غیر معمول در قلب) بشنود. بیماری دریچه یکی از دلایل سوفل قلبی است. اگر سوفل قلبی دارید، ممکن است پزشک انواع اکوی قلب را به شما توصیه کند.
اکوی قلب
در صورتی که پزشک شما بنا به شرایط شماف انجام این تست را برای بررسی مرحله بیماری و ادامه روند درمان توصیه کند. برای مثال در مواردی مانند:
- سوفل قلب شما نسبتاً شدید است.
- پزشک شما علائمی را پیدا میکند که بیماری رو به وخامت است، مانند تغییر سوفل
اکوی قلب یک آزمایش ساده است که با استفاده از امواج صوتی تصاویری از قلب شما ایجاد می کند. با استفاده از این تصاویر می توان عملکرد دریچه قلب شما را ارزیابی کرد. اینکه آیا به درستی کار می کنند و اگر چنین نباشد، این مشکل چه قدر جدی است.
اکو مری
پزشک شما ممکن است اکو TEE را توصیه کند تا تصویر بهتری از قلب دریافت کند. در طولTEE، مبدل به انتهای یک لوله انعطاف پذیر وصل میشود. لوله به سمت پایین گلو و داخل مری هدایت میشود. از آنجا، پزشک میتواند تصاویر دقیقی از قلب شما دریافت کند
نوار قلب
این آزمایش ساده فعالیت الکتریکی قلب را تشخیص داده و ثبت میکند. این تست میتواند ضربان قلب نامنظم و علائم حمله قلبی قبلی را تشخیص دهد. همچنین میتواند نشان دهد که اتاقهای قلب بزرگ شده است یا خیر. EKG معمولاً در مطب پزشک انجام میشود.
عکس قفسه سینه
این آزمایش میتواند نشان دهد که آیا بخشهای خاصی از قلب شما بزرگ شده است، آیا مایعات در ریهها یا اینکه رسوبات کلسیم در قلب شما وجود دارد یا خیر.
اشعه ایکس قفسه سینه به پزشک کمک میکند تا بفهمد که نقص دریچه شما از چه نوعی بوده،چقدر شدید است و آیا مشکل قلبی دیگری دارید.
کاتتریزاسیون قلبی
برای این روش، یک لوله بلند و باریک و انعطاف پذیر به نام کاتتر در یکی از رگ های خونی معمولا در بازو، کشاله ران یا گردن قرار داده و به سمت قلب هدایت میشود. پزشک برای هدایت سوند از تصاویر اشعه ایکس استفاده میکند.
استرس اکو
آزمایش استرس قلبی میتواند نشان دهد که آیا قلب شما سخت کار میکند و یا علائم مربوط به بیماری دریچه قلب را دارید. این تست همچنین میتواند به پزشکتان در ارزیابی شدت بیماری کمک کند.
MRI قلب
MRI قلبی برای ساخت تصاویر دقیق از قلب، از یک آهنربا و امواج رادیویی قدرتمند استفاده میکند. یک تصویر MRI قلبی میتواند اطلاعات مربوط به نقص دریچه را تأیید کند و یا اطلاعات دقیقتری را ارائه دهد.
روشهای درمان بیماری دریچه قلب
در حال حاضر، هیچ دارویی نمیتواند بیماری دریچه قلب را درمان کند. با این حال، تغییر در شیوه زندگی و مصرف داروها اغلب میتوانند علائم این بیماری را بهبود بخشیده و آسیب های آن را برای سال های طولانی به تأخیر بیاندازند. اما در نهایت، ممکن است برای ترمیم یا تعویض دریچه معیوب، نیاز به جراحی داشته باشید.
دارو درمانی
داروهایی که پزشک متخصص قلب و عروق تجویز می کند، می توانند برای کنترل علائم، جلوگیری از پیشرفت بیماری و کاهش خطر عوارض استفاده شوند.
انواع داروهایی که برای بیماری های دریچه قلب تجویز می شوند عبارتند از:
- داروهای ضد التهاب غیر استروئیدی (NSAIDs): این داروها به کاهش درد و التهاب کمک می کنند، مثل ایبوپروفن و ناپروکسن
- دیورتیک ها: این داروها می توانند به کاهش تورم کمک کنند، همچون فوروزماید و هیدروکلروتیازید
- داروهای قلبی: این داروها می توانند به بهبود عملکرد قلب کمک کنند، مانند دیگوکسین، پروپرانولول و آتنولول
- داروهای رقیق کننده خون: این داروها می توانند به کاهش خطر لخته شدن خون کمک کنند، مثل وارفارین و آسپرین.
نحوه مصرف داروها به نوع بیماری، شدت بیماری و سایر عوامل بستگی دارد. پزشک شما می تواند بهترین روش مصرف داروها را برای شما توصیه کند.
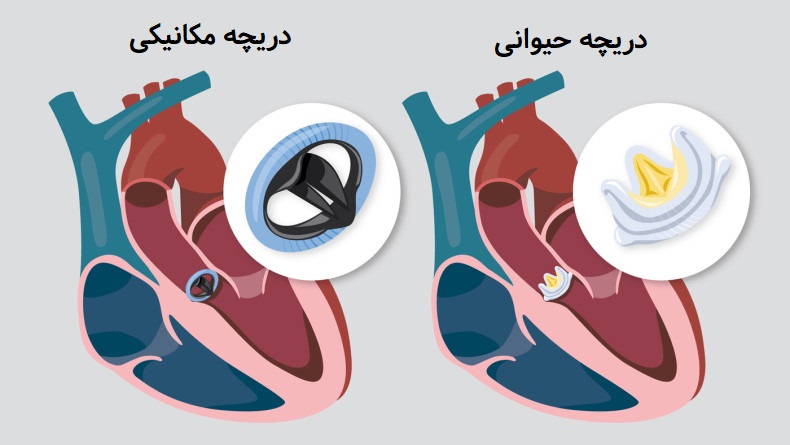
ترمیم یا تعویض دریچههای قلب
پزشک جراح قلب و عروق ممکن است ترمیم یا تعویض دریچههای قلب را توصیه کند، حتی اگر بیماری دریچه قلب علائمی ایجاد نکند. تعمیر یا تعویض دریچه میتواند از صدمات ماندگار در قلب و مرگ ناگهانی جلوگیری کند.
تصمیم برای ترمیم یا تعویض دریچههای قلبی به عوامل زیادی مثل شدت بیماری دریچه، سن و سلامت بالینی بیمار بستگی دارد.
در صورت امکان، ترمیم دریچه قلب نسبت به تعویض آن ترجیح داده میشود چرا که ترمیم دریچه، قدرت و عملکرد عضله قلب را حفظ میکند. افرادی که ترمیم دریچه دارند نیز بعد از عمل خطر کمتری از عفونت اندوکاردیت عفونی دارند و نیازی به داروهای رقیق کننده خون تا آخر عمر ندارند.
عمل جراحی ترمیم دریچه نسبت به تعویض دریچه سختتر است و همیشه نمیتوان تمام دریچهها را تعمیر کرد. دریچههای میترال اغلب قابل ترمیم هستند و دریچههای آئورت و ریوی اغلب باید تعویض شوند.
چطور با بیماری دریچه قلب زندگی کنیم؟
برای کمک به درمان بیماریهای قلبی مرتبط با بیماری دریچه قلب، پزشک متخصص معمولا توصیه می کند که باید سبک زندگی سالمی اتخاذ کنید، مانند:
- داشتن وزن سالم
- مدیریت استرس
- داشتن فعالیت بدنی
- ترک سیگار
بیماری دریچه قلب یک بیماری مادام العمر است. با این حال، بسیاری از افرادی که نقص یا بیماری دریچه ای را دارند، علائمی ندارند. برای برخی از افراد، این وضعیت عمدتاً در طول زندگی یکسان است و مشکلی ایجاد نمیکند.
برای افراد دیگر، این بیماری به آرامی بدتر میشود تا زمانی که علائم ایجاد شود. در صورت عدم درمان، بیماری پیشرفته دریچه قلب میتواند باعث نارسایی قلبی یا سایر شرایط تهدید کننده زندگی شود.
درنهایت، ممکن است لازم باشد دریچه معیوب قلب خود را ترمیم یا تعویض کنید. پس از ترمیم یا تعویض، همچنان به پزشک معالج و معاینات منظم نیاز دارید.

چطور از ابتلا به بیماری های دریچه ای قلب پیشگیری کنیم؟
برای پیشگیری از بیماری های دریچه ای قلب می توان موارد زیر را انجام داد:
- کنترل بیماری های زمینه ای مانند آرتریت روماتوئید، آریتمی قلبی و عفونت های استرپتوکوکی
- ترک استعمال هر گونه دخانیات
- حفظ وزن سالم
- داشتن رژیم غذایی سالم
- ورزش منظم
- دریافت واکسن های فصلی مثل آنفولانزا و کرونا
- مراجعه منظم به پزشک
در صورت بروز علائم بیماری های دریچه ای قلب، مانند تنگی نفس، خستگی یا درد قفسه سینه، باید به پزشک مراجعه کنید.
خلاصه
دریچه های قلب برای تنظیم جریان خون بین حفره های قلب و عروق خونی ضروری هستند. بیماری دریچه قلب اختلالی است که در عملکرد دریچه های ایجاد می کند. بیماری های دریچه قلب می تواند باعث بازگشت خون به داخل قلب یا انسداد جریان خون شود. بیماری دریچه ای قلب می تواند یک بیماری جدی باشد که اگر درمان نشود، منجر به نارسایی قلبی می شود. تشخیص زودهنگام و درمان مناسب به بهبود علائم و جلوگیری از عوارض کمک می کند.