کاردیومیوپاتی | علائم، تشخیص و درمان
آیا تا به حال نام بیماری کاردیومیوپاتی به گوشتان خورده است؟ بیماری کاردیومیوپاتی ماهچه قلب را درگیر می کند؛ همانطور که می دانید، آسیب به قلب، روند پمپاژ و خون رسانی را مختل می کند. بیماری ماهیچه ای قلب انواع مختلفی دارد و علت ابتلا به این بیماری هم می تواند بسیار متفاوت باشد. در ادامه، ابعاد مختلف بیماری کاردیومیوپاتی را از نظر انواع، علائم و دلایل ابتلا، مورد بررسی قرار می دهیم.
کاردیومیوپاتی چیست؟
کاردیومیوپاتی یک بیماری تصاعدی قلبی یا ماهیچه قلبی است. در بیشتر مواقع عضله قلب ضعیف شده و قادر به پمپاژ خون به ارگانهای مختلف بدن نیست.
گونههای مختلفی از این بیماری وجود دارند که نسبت به دامنههای مختلفی که دارند تقسیمبندی میشوند. اما چیزی که در تمامی این گونهها مشترک است، این است که همه آنها میتوانند باعث ضربان قلب نامنظم، از کارافتادگی قلب، مشکل دریچه قلب و مسائل دیگر شوند.
معالجه و پیگیری این بیماریها بسیار مهم است؛ بهطوریکه میتوانند از کارافتادگی قلب و مشکلات دیگر را شناسایی کرده و از آنها پیشگیری کنند.
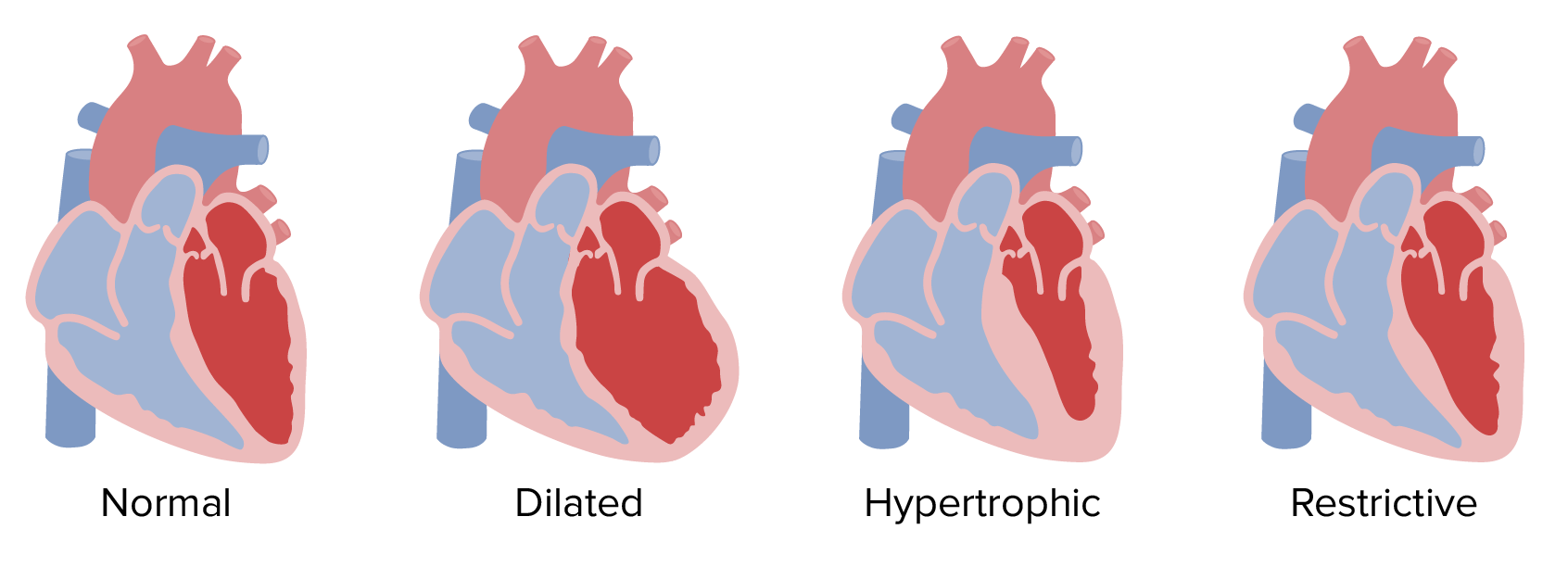
انواع کاردیومیوپاتی
انواع مختلف کاردیومیوپاتی عبارت است از:
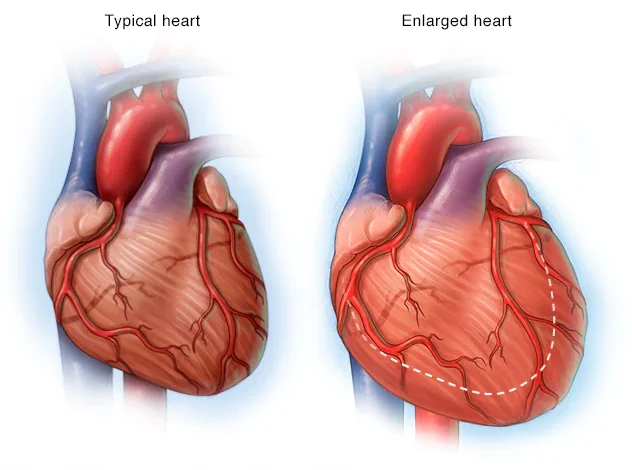
در این نوع بیماری ماهیچه ای قلب، حفره اصلی قلب که مسئول پمپاژ است (بطن چپ) بسیار بزرگ می شود و نمی تواند به درستی خون را از قلب پمپاژ کند. اگرچه این نوع کاردیومیوپاتی می تواند بر روی هر فردی، از هر گروه سنی تاثیر بگذارد، ولی بیشتراوقات در افراد میانسال دیده می شود و احتمالا، بیشتر بر روی مردان تاثیر می گذارد. شایع ترین علت آن هم بیماری سرخرگ کرونری یا حمله قلبی است. با این حال، امکان دارد تغییرات ژنتیک هم در ایجاد آن تاثیر بگذارد.
این نوع عارضه شامل ضخیم شدن غیرعادی ماهیچه قلب می شود که عملکرد قلب را سخت تر می کند. کاردیومیوپاتی هایپرتروفیک بیشتر بر روی بطن چپ اثر می گذارد و در هر سنی پیشرفت می کند، ولی اگر در دوره کودکی رخ دهد، این بیماری حادتر می شود. اکقر افرادی که به این نوع بیماری مبتلا هستند، سابقه خانوادگی و ارثی دارند. بعضی از تغییرات ژنتیکی هم می تواند مرتبط با این نوع کاردیومیوپاتی باشد.
کاردیومیوپاتی محدودکننده:
در کاردیومیوپاتی محدودکننده، ماهیچه قلب سفت شده و از میزان انعطاف پذیری آن هم کاسته می شود، بنابراین نمی تواند بین ضربانات قلب از خون پر شود. این نوع بیماری ماهیچه ای قلب نسبت به انواع دیگر این بیماری کمیاب تر است و می تواند در هر سنی رخ دهد، اما بیشتراوقات بر روی افراد سالخورده تاثیر می گذارد. کاردیومیوپاتی محدود کننده ممکن است بدون هیج علت خاصی ایجاد شود یا اینکه بخاطر بیماری در سایر بخش های بدن بوجود آید و بر روی قلب هم تاثیر بگذارد (مثل بیماری آمیلوئیدوز). علت این بیماری ممکن است بر اثر وجود زخم بر روی قلب که پس از پیوند زدن قلب بر جای میماند، باشد. دلیل دیگر نیز میتواند پیامد بیماریهای قلبی باشد
کاردیومیوپاتی آریتموژنتیک بطن راست:
این نوع هم بسیار کمیاب است و بافت زخم مانند جایگزین ماهیچه بطن راست می شود که مشکلاتی در ریتم قلب را به دنبال دارد. بیشتراوقات، کاردیومیوپاتی آریتموژنتیک بطن راست به دلیل تغییرات ژنتیک هم رخ می دهد.
در این نوع از این بیماری ژنتیکی، یک بافت چربی لیفمانند جایگزین ماهیچه بطن راست میشود که باعث غیرعادی شدن ریتم قلب میشود.
کاردیومیوپاتی حاملگی (PPCM)
این نوع کاردیومیوپاتی حین یا پس از حاملگی اتفاق میافتد. این گونه نادر زمانی اتفاق میافتد که در ۵ ماهگی یا ماه آخر حاملگی، قلب ضعیف میشود.
اگر پس از زایمان این بیماری رخ دهد، به آن کاردیومیوپاتی پس از حاملگی میگویند که شکلی از کاردیومیوپاتی اتساعی و بسیار خطرناک است.

کاردیومیوپاتی الکلی
این نوع کاردیومیوپاتی در اثر نوشیدن الکل زیاد به مدت طولانی اتفاق میافتد. زیادهروی در نوشیدن الکل میتواند قلب را ضعیف کند؛ در نتیجه قلب نمیتواند خون را بهطور مؤثر پمپاژ کند. کاردیومیوپاتی الکلی نیز یک فُرم از کاردیومیوپاتی اتساعی است.
کاردیومیوپاتی ایسکمیک
این بیماری زمانی رخ میدهد که قلب به علت بیماری شریانهای کرونری، قادر به پمپاژخون به بدن نیست. رگهای خونی که خون را به قلب میرسانند نازک میشوند و رگهایی که خون را از قلب به بیرون منتقل میکنند، مسدود میشوند. این عمل، قلب را از دریافت اکسیژن محروم میکند.
نوع ایسکمیک این بیماری، اصلیترین دلیل از کارافتادگی قلب است. دیگر انواع کاردیومیوپاتی، به بیماری شریانهای کرونری ارتباطی ندارند و فقط گونه ایسکمیک است که با این بیماری ارتباط دارد.
کاردیومیوپاتی غیرسازگار
این نوع بیماری که با نام کاردیومیوپاتی اسفنجی یا ابرمانند شناخته میشود، یک بیماری نادر است که در زمان تولد ظاهر میشود. این بیماری زمانی اتفاق میافتد که ماهیچه قلب، خون را بهدرستی در رحم گسترش ندهد. البته تشخیص آن در هر سن و سالی ممکن است.
اگر این کاردیومیوپاتی بر روی نوزاد اثر بگذارد، به آن کاردیومیوپاتی مربوط به کودکان میگویند.
کاردیومیوپاتی طبقه بندی نشده:
سایر انواع بیماری ماهیچه ای قلب در این دسته قرار می گیرد.
نشانه ها و علائم کاردیومیوپاتی
ممکن است بیمار مبتلا به کاردیومیوپاتی هیچ نشانه خاصی را بروز ندهد، اما با پیشرفت بیماری، قطعا نشانه ها و علائمی هم ظاهر می شود؛ مثل:
- مشکلات تنفسی
- تورم در بخش هایی از بدن
- بزرگ شدن شکم در اثر تجمع مایعات
- سرفه کردن در حین دراز کشیدن
- خستگی
- افزایش بیش از حد ضربان قلب
- درد در قفسه سینه
- سرگیجه
به مرور زمان، نشانه ها و علائم به مرور زمان بدتر می شوند تا زمانی که بیمار درمان شود. در بعضی از افراد مبتلا به بیماری ماهیچه قلب، وضعیت به سرعت بدتر می شود. البته ممکن است در بضی از بیماران هم مدت زمان بیشتری طول بکشد تا بیماری پیشرفت کند.
علت ابتلا
بیشتر اوقات، علت بیماری ماهیچه قلب ناشناخته است. در بعضی از افراد، علت ابتلا به کاردیومیوپاتی بخاطر شرایط دیگری است که از والدین به ارث رسیده است. بعضی از انواع شرایطی که منجر به این بیماری می شود، عبارت است از:
- فشار خون بالا
- آسیب به بافت قلب که ناشی از حمله قلبی است
- ضربان قلب بسیار بالا
- مشکلات مربوط به دریچه های قلب
- عفونت ناشی از ابتلا به کرونا ویروس
- عفونت خاص که منجر به التهاب قلب می شوند
- اختلالات متابولیک به دلیل چاقی بیش از حد، بیماری تیروئید یا دیابت
- کمبود ویتامین ها و مواد معدنی ضروری در رژیم غذایی (مثل ویتامین B1)
- مشکلات مربوط به بارداری
- تجمع آهن در ماهیچه قلب
- رشد توده های کوچک در هر بخشی از بدن (از جمله قلب و ریه ها)
- تجمع پروتئین های غیرعادی در اندام ها
- نوشیدن بیش از حد الکل
- استفاده از کوکائین یا استروئیدهای آنابولیک
- مصرف داروهای شیمیایی و پرتودرمانی برای درمان سرطان.
بسیاری از بیماری ها، ریسک ابتلا به کاردیومیوپاتی را افزایش می دهد؛ مثل دیابت، تیروئید، آمیلوئیدوز، سارکوئیدوز و غیره. در بسیاری از موارد، هیچ روشی برای پیشگیری از ابتلا به بیماری ماهیچه ای قلب جود ندارد. اگر در خانواده خود، سابقه ابتلا به این بیماری را دارید، حتما با متخصص قلب درمیان بگذارید.

چهکسی در معرض کاردیومیوپاتی قرار دارد؟
این بیماری میتواند مردم را در هر سنی تحت تأثیر قرار دهد.
عوامل اصلی وجود کاردیومیوپاتی، این موارد هستند:
- سابقه کاردیومیوپاتی در خانواده، ایست ناگهانی قلبی یا نارسایی قلب
- بیماری شریانهای کرونری
- دیابت
- چاقی شدید
- سارکوئیدوز
- اختلال ژنتیکی
- آمیلوئیدوز
- حمله قلبی
- فشار خون بالا به مدت طولانی
- اعتیاد به نوشیدن الکل
بر اساس تحقیقات، بیماری HIV، درمان HIV، رژیم غذایی و عوامل مختلف سبک زندگی نیز میتوانند ریسک ابتلا به کاردیومیوپاتی را افزایش دهند.
HIV احتمال نارسایی قلبی را افزایش میدهد و عموماً ابتلا به کاردیومیوپاتی اتساعی را بهدنبال دارد.
درباره اصطلاحات اکوکاردیوگرافی قلب بیشتر بخوانید.

چهوقت به پزشک مراجعه کنیم؟
زمانی به دکتر مراجعه کنید که یک یا چند نشانه از کاردیومیوپاتی را داشته باشید.
برخی گونهها موروثی هستند. اگر در خانواده شما این بیماری وجود داشته باشد، پزشک تمام اعضای خانواده را معاینه میکند.
عوارض کاردیومیوپاتی
کاردیومیوپاتی میتواند شرایط دیگری را به قلب تحمیل کند. مانند:
- سکته قلبی: قلب شما به اندازه کافی خون پمپاژ نمیکند. اگر معاینه و درمان نشود، برای زندگی تهدیدآمیز میشود.
- لختههای خون: به دلیل اینکه خون به درستی پمپاژ نمیشود، در قلب شما لختههای خون ایجاد میشود. اگر این لختهها وارد جریان خون شوند، میتوانند جریان خون در ارگانهای دیگر مانند مغز را مسدود کنند.
- مشکلات دریچه: به علت بزرگ شدن قلب در کاردیومیوپاتی، دریچهها کاملاً بسته نمیشوند. در نتیجه ممکن است خون شما به عقب بازگردد.
- توقف ناگهانی قلب و مرگ ناگهانی: این بیماری باعث نامنظم شدن ضربان قلب میشود. این نامنظمی باعث غش یا در برخی موارد، مرگ ناگهانی میشود.
درمان کاردیومیوپاتی
نسبت به میزان آسیبی که بر اثر کاردیومیوپاتی به قلب شما وارد شده است، معالجه انجام میگیرد. برخی افراد نیازی به معالجه ندارند، مگر اینکه نشانههای این بیماری ظاهر شوند.
برخی افراد نیز ممکن است با تنگی نفس و درد قفسه سینه مواجه شوند. به این افراد باید بهدرستی رسیدگی و سپس دارو تجویز شود.
کاردیومیوپاتی قابل درمان یا قابل پیشگیری نیست؛ اما میتوان با برخی گزینهها آن را کنترل کرد:
- سبک زندگی خود را تغییر دهید.
- داروهایی که برای فشار بالای خون تجویز میشوند، از حفظ آب در بدن جلوگیری میکنند. در نتیجه ضربان قلب را منظم میکند، از ایجاد لختههای خون جلوگیری میکند و ورم را میخواباند.
- کاشتن دستگاههایی مثل منظمکننده ضربان قلب.
- جراحی.
- پیوند قلب که آخرین راه چاره است.
هدف از معالجه کاردیومیوپاتی، این است که کمک کند قلب شما بهدرستی کار کند و عملکرد خود را از دست ندهد. بسته به نوع کاردیومیوپاتی، پزشک به شما جراحی یا جاگذاری دستگاههایی مانند دفیبریلاتور قلب (ICD) تجویز میکند.
چشمانداز کاردیومیوپاتی در درازمدت
اگر کاردیومیوپاتی آسیبهای جدی به قلب وارد کند، میتواند برای زندگی تهدیدآمیز باشد و طول عمر را کوتاه کند. همچنین این یک بیماری فزاینده است. به این مفهوم که هرچه زمان بیشتری میگذرد، بدتر میشود.
معالجه ممکن است تا آخر عمر طول بکشد؛ با استفاده از تکنولوژیهایی که به قلب شما کمک میکنند کار خود را بهدرستی انجام دهد.
کسانی که دچار کاردیومیوپاتی هستند، باید در سبک زندگی خود تغییراتی اعمال کنند:
- وزن خود را به اندازه مطلوب کاهش دهند.
- رژیم غذایی خود را اصلاح کنند.
- استفاده از کافئین را کنترل کنند.
- به قدر کافی بخوابند.
- استرس را مدیریت کنند.
- سیگار را ترک کنند.
- مصرف الکل را کاهش دهند.
- از طرف خانواده، دوستان و پزشک خود حمایت و پشتیبانی شوند.
یکی از چالشهای بزرگ، نظم در انجام تمرینات ورزشی است. ورزش برای کسی که قلبش صدمه دیده، بسیار خستهکننده است. اما با این وجود، انجام تمرینات در کاهش وزن و طولانی کردن عملکرد قلب بسیار مهم است.
بسیار مهم است که با پزشک خود مشورت کنید و یک برنامه ورزشی معمولی و نه خیلی سنگین برای خود درست کنید. این تمرینات فشار زیادی به شما وارد نمیکند، اما باید هر روز آنها را انجام دهید.
پیشگیری از کاردیومیوپاتی
در بیشتر مواقع، نمیتوان از این بیماری پیشگیری کرد. اگر در خانواده شما سابقه این بیماری وجود داشته است، حتماً به پزشک خود بگویید.
شما میتوانید با تغییر دادن سبک زندگی خود، تا حد زیادی کاردیومیوپاتی را مهار کنید:
- از مصرف کوکائین و الکل خودداری کنید.
- دخانیات مصرف نکنید.
- فشار خون بالا، کلسترول بالا و دیابت را کنترل کنید.
- رژیم غذایی سالم داشته باشید.
- بهطور منظم ورزش کنید. از نور معتدل برای انجام تمرینات استفاده کنید. ورزشهایی از قبیل قدم زدن، دوچرخهسواری، برداشتن وزنههای سبک و حرکات کششی انجام دهید. هر روز این تمرینات را انجام دهید، اما زیاد خود را خسته نکنید؛ شما باید در حین انجام ورزش قادر به صحبت کردن باشید. درباره نوع و شدت تمرینات خود با پزشک صحبت کنید و بپرسید که چه نوع فعالیت بدنی مناسب شماست. از انجام فعالیتهای شدید خودداری کنید، مگر اینکه پزشک شما آن را تأیید کند.
- به اندازه کافی بخوابید.
- کمتر به خود استرس وارد کنید.
- نمک کمتری میل کنید؛ نمک باعث میشود سیالات در بدن شما ثابت باقی بمانند، که این به قلب شما آسیب میرساند.