بیماری عروق قلبی | بیماری عروق کرونر
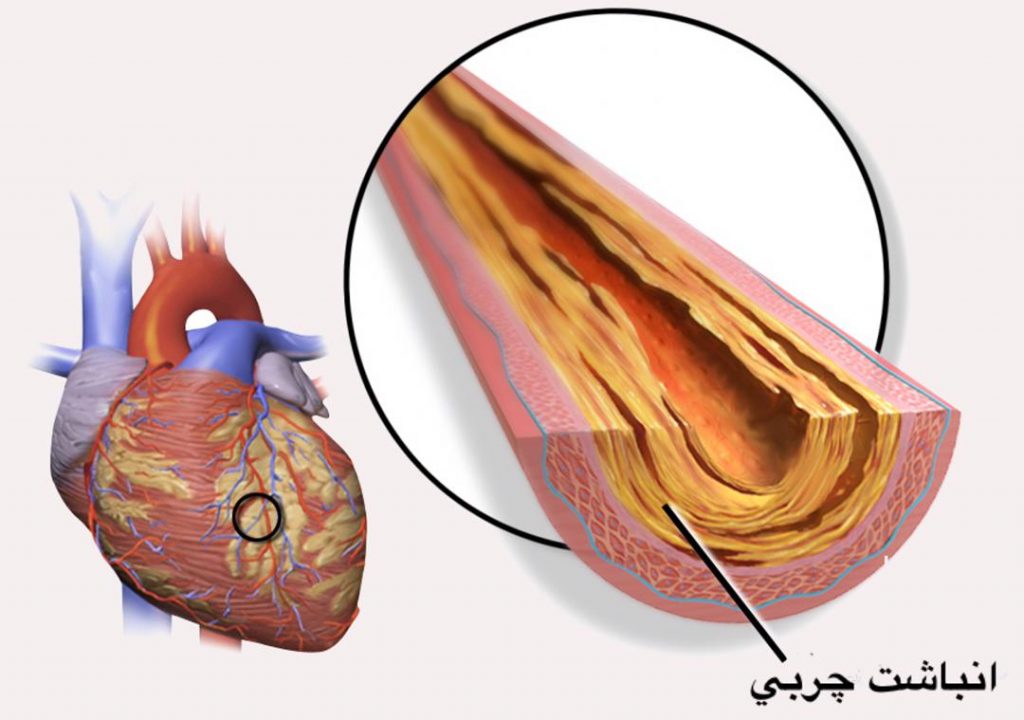
بیماری عروق قلبی (بیماری کرونری قلبی) در نتیجه بیماری عروق کرونر است. به این معنا که پلاک های کلسترولی در دیواره عروق کرونر ایجاد شده و رشد می کند تا زمانی که خون رسانی به عضله قلب محدود شود. به این حالت ایسکمی (نرسیدن اکسیژن و مواد غذایی یه یک بافت) نیز گفته می شود.
ایسکمی ممکن است به صورت مزمن باشد، یعنی با گذشت زمان عروق کرونر، باریک تر شده و خونرسانی به بخشی از ماهیچه ی قلب محدود گردد و یا ممکن است حاد باشد، که در اثر پارگی ناگهانی پلاک و تشکیل لخته خون است.
علل
عوامل اصلی خطر ابتلا به بیماری عروق کرونر، کلسترول LDL بالا، کلسترول HDL پایین، فشار خون بالا، سابقه خانوادگی، دیابت، استعمال دخانیات، یائسگی برای زنان و سن بالاتر از ۴۵ سال برای مردان است.
مطالعات نشان می دهد که بیماری عروق کرونر از کودکی شروع می شود. شواهد نشان می دهد پلاک هایی که برای طول عمر در کنار ما خواهند ماند در دوران نوجوانی در بسیاری از افراد شکل گرفته است.
بیماری عروق کرونر قابل پیشگیری است. اقدامات پیشگیرانه و سبک زندگی سالم، پیشرفت بیماری عروق کرونر را به تاخیر می اندازد. سبک زندگی سالم، شامل تغذیه مناسب، کنترل وزن و فعالیت بدنی نقش مهمی در پیشگیری از بیماری عروق کرونر دارد.
علائم هشدار دهنده معمولاً درد قفسه سینه، تنگی نفس، تپش قلب و حتی خستگی است.
پیشگیری:
تغییرات شیوه زندگی باعث پیشگیری یا کند شدن پیشرفت بیماری عروق کرونر می گردد، مانند:
- ترک سیگار
- کنترل فشار خون
- چکاپ کلسترول خون
- کنترل دیابت
- تحرک
- توانبخشی قلب
- مصرف غذاهای سالم
- حفظ وزن سالم
- مدیریت استرس
علاوه بر تغییرات در شیوه زندگی سالم، بررسی های منظم پزشکی نیز از اهمیت برخودار است. برخی از عوامل اصلی خطر بیماری عروق کرونر – کلسترول و فشار خون بالا و دیابت – در مراحل اولیه هیچ علامتی ندارند. تشخیص زودرس و درمان می تواند زمینه طول عمر سلامت قلبی را بهتر فراهم نماید.
تشخیص بیماری عروق کرونر
برای تشخیص بیماری های عروق کرونر علاوه بر بررسی تاریخچه پزشکی، معاینه و آزمایش خون، ممکن است آزمایش های دیگری نیز توسط پزشک توصیه گردد مانند:
۱ –نوار قلب: نوار قلب، سیگنالهای الکتریکی قلب را ضبط می کند و می تواند شواهدی از حمله قلبی که قبلا اتفاق افتاده یا مواردی را که در حال پیشرفت است نشان دهد. قسمت های غیر عادی در نوار قلب ممکن است نشان دهنده جریان ناکافی خون به قلب باشد.
۲- اکو کاردیوگرفی: اکوکاردیوگرافی با استفاده از امواج صوتی، تصاویری از قلب تولید کند. در حین اکوکاردیوگرافی، پزشک می تواند تشخیص دهد که آیا در حین پمپاژ قلب تمام قسمت های دیواره قلب به طور عادی نقش دارند یا خیر. و اینکه بخش هایی که ضعیف حرکت می کنند ممکن است در اثر حمله قلبی یا دریافت خیلی کم اکسیژن، آسیب دیده باشند. به این صورت بیماری عروق کرونر یا شرایط مختلف دیگر قابل تشخیص می شوند..
۳- تست ورزش: اگر علائم و نشانه های بیماری بیشتر در حین ورزش و فعالیت فیزیکی رخ می دهد، ممکن است پزشک از بیمار بخواهد در طول اکو بر روی تردمیل قدم بزند یا سوار یک دوچرخه ثابت شود. این روش به عنوان تست اکو استرس ورزشی شناخته می شود. در بعضی موارد ممکن است به جای ورزش از داروهای تحریک کننده قلب استفاده شود.
۴- آنژیوگرافی: برای مشاهده جریان خون در قلب، پزشک ممکن است یک رنگ خاص را به عروق کرونر تزریق کند. این به عنوان آنژیوگرافی شناخته می شود. این رنگ از طریق یک لوله طولانی، نازک و انعطاف پذیر از طریق شریانی که معمولاً در پا و یا دست است، به شریان های قلب وارد می شود.
۵- اسکن قلب: فن آوری های توموگرافی کامپیوتری به پزشک کمک می کنند تا رسوبات کلسیم در شریان ها که باعث باریک شدن شریان ها می شود را مشاهده نماید. اگر مقدار قابل توجهی کلسیم یافت شود، احتمال بیماری شریان کرونر وجود دارد.
درمان بیماری عروق کرونر
درمان بیماری عروق کرونر معمولاً شامل تغییر در شیوه زندگی و در صورت لزوم داروها و اقدامات پزشکی خاص است.
۱ – تغییرات شیوه زندگی؛ ایجاد تعهد به تغییرات زیر در سبک زندگی سالم می تواند مسیر طولانی در جهت داشتن شریان های سالم تر طی کند:
- ترک سیگار
- مصرف غذاهای سالم
- ورزش به طور منظم
- کاهش وزن اضافی
- کاهش استرس
۲- داروها: از داروهای مختلفی می توان برای درمان بیماری عروق کرونر استفاده کرد، از جمله: داروهای اصلاح کننده کلسترول، آسپرین، بلاکرهای بتا، بلاکرهای کانال کلسیم، رانولازین، نیتروگلیسیرین، مهار کننده های آنزیم و آنزیم سازنده آنژیوتانسین و مسدود کننده های گیرنده آنژیوتانسین II
3- روشهای ترمیم و بهبود جریان خون: بعضی اوقات نیاز به درمان تهاجمی تر است مانند:
- آنژیوپلاستی و قرار دادن استنت(فنر)
- جراحی بای پس عروق کرونر